Uw opname in het ziekenhuis
Tijdens uw verblijf in de Sint Maartenskliniek wordt u geopereerd. Wat er allemaal gebeurt vanaf de start van de opname, tot u weer naar huis mag, vindt u hieronder uitgelegd.


Tijdens uw verblijf in de Sint Maartenskliniek wordt u geopereerd. Wat er allemaal gebeurt vanaf de start van de opname, tot u weer naar huis mag, vindt u hieronder uitgelegd.
Op de dag van uw opname in de Sint Maartenskliniek, heeft u eerst nog een opnamegesprek voordat u geopereerd wordt.
Een dag voor de operatie krijgt u van ons te horen hoe laat u zich moet melden in de Sint Maartenskliniek. U mag zich op dat tijdstip melden bij de balie op de afdeling waar u wordt opgenomen. Eén van onze verpleegkundigen komt u vervolgens halen voor een opnamegesprek. In dit gesprek hoort u hoe de opname verder zal verlopen en neemt de verpleegkundige met u door of de voorbereiding volgens afspraak is verlopen. Dit gesprek heeft u op de afdeling. Het kan zijn dat u meteen ’s ochtends vroeg om 6.45 uur wordt opgenomen. In dat geval vindt het opnamegesprek al een dag van tevoren telefonisch plaats.
U verblijft voorafgaand aan én na afloop van, de operatie op de verpleegafdeling. De verpleegkundige zal u de afdeling laten zien en u naar uw kamer brengen. Als tijdens de pre-operatieve screening is besloten dat we bloed moeten prikken, gebeurt dit op de verpleegafdeling. Ook worden er door de verpleegkundige enkele andere metingen gedaan, zoals bijvoorbeeld het meten van uw temperatuur en uw hartslag. U krijgt een operatiejasje aan en ontvangt medicatie als voorbereiding op de narcose. Het kan een tijd duren voordat u uiteindelijk naar de operatiekamer wordt gebracht.
Tijdens de operatie moet u nuchter zijn. Een lege maag is belangrijk zodat de kans dat u zich verslikt tijdens de operatie zo klein mogelijk is.
Belangrijk om te weten:
Neem thuis op de ochtend van de opname een douche. Gebruik géén huidolie of bodylotion.
Voor bijna alle operaties geldt dat u het operatiegebied niet mag scheren. U mag ontharen tot uiterlijk één week voor de operatie.
Voor 3 specifieke operaties aan de nek of rug gelden andere regels m.b.t. ontharen. Dit zijn de dorsale cervicale spondylodese, ventrale cervicale spondylodese en de ventrale lumbale spondylodese. Het beleid met betrekking tot ontharen bij deze operaties is als volgt:
Extra meenemen als u in het ziekenhuis overnacht:
Hier vindt u een checklist met overige zaken die handig zijn om mee te nemen voor uw opname, zoals bijvoorbeeld een telefoonoplader! Neem deze lijst ook altijd nog even door. Zodat u zeker weet dat u niks vergeet.
De duur van de ingreep hangt af van welke correctie rondom het enkelgewricht u krijgt. En of er aanvullende procedures nodig zijn, zoals een enkelbandreconstructie of een kijkoperatie. De operatieduur kan daardoor wisselen van 60 tot soms meer dan 180 minuten.
Operatietechniek
Bij de standscorrectie wordt het bot doorgenomen en gecorrigeerd in de juiste stand. Na de correctie zet de chirurg het bot vast. Vaak met een plaat en schroeven. Tijdens de operatie gebruiken we röntgen om te controleren of de verplaatsing en het vastzetten goed gelukt is.
Risico’s en complicaties
Ondanks onze zorgvuldige werkwijze, draagt deze operatie een aantal risico’s met zich mee. Ongeveer 10-15% van de mensen krijgt met complicaties te maken. Om complicaties te voorkomen, raden wij u sterk aan om voor de operatie te stoppen met roken. Roken vertraagt de wond- en botgenezing. Dit zijn mogelijke complicaties bij een voet-/enkeloperatie:
Het is belangrijk dat u zo min mogelijk pijn heeft na de operatie, maar ook gedurende het herstel. Direct na de operatie kan uw been nog verdoofd zijn. Eenmaal op de afdeling krijgt u een ‘pijntray’ om de pijn die na de operatie ontstaat te bestrijden. Hierin zitten pijnstillers voor de dag van de operatie en de dagen daarna. In sommige gevallen kiezen we voor een easypump. Dit kleine balvormige pompje bevestigen we aan het systeem dat we voor de operatie gebruiken om de zenuw van het onderbeen te verdoven. Dit systeem werkt meestal zeer goed pijnstillend, geeft weinig bijwerkingen en u kunt vaak eerder naar huis. Heeft u ondanks de medicatie te veel pijn? Waarschuw dan een verpleegkundige.
Lees hier aanvullende informatie over anesthesie en pijnbehandeling bij uw operatie en de pijnpomp.
Bij operaties aan de enkel kan er tijdens de operatie een drain in de wond achter worden gelaten om bloed en wondvocht af te voeren. Deze wordt meestal de dag na de operatie weer verwijderd.
Inwendige schroeven mogen gewoon blijven zitten, tenzij ze na een tijdje klachten geven.
Na de operatie zijn bloedverdunners erg belangrijk. Deze zorgen ervoor dat u geen stolsels in uw bloedvaten krijgt (trombose). U krijgt direct na uw operatie uitleg van een verpleegkundige over hoe u uzelf kunt injecteren met bloedverdunnende middelen. U blijft deze injecties zetten zolang uw onderbeen in het gips zit. Heeft u iets anders afgesproken met de apotheek dan volgt u die instructies.
Heeft u alleen een standscorrectie van het scheenbeen gehad? Dan mag u de eerste 2 weken het gips niet belasten. De 4 weken daarna is het gips eraf, maar mag u het been nog steeds niet belasten. U gebruikt dan krukken. Vervolgens mag u in de 6 weken die volgen de belasting van uw been voorzichtig opbouwen tot 100%, met krukken.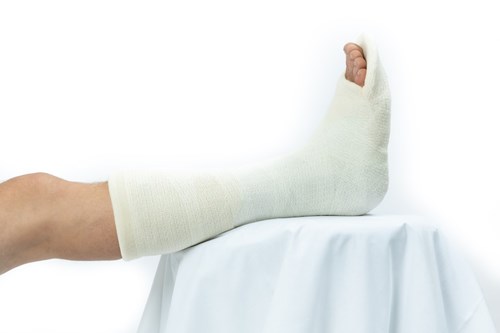
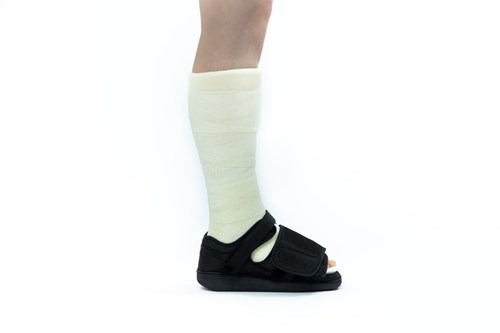
Onbelast gips en loopgips
Als u ook nog een aanvullende ingreep heeft gehad of als de chirurg het zinvol vindt, dan kan besloten worden dat u langer gips om heeft.